

La contraception
Crée le 11 octobre 2025, modifié le 17 octobre 2025
Un dossier pour faire le point sur la contraception en France : des données chiffrées, les différentes méthodes disponibles, l’accessibilité et la législation, la contraception à l’adolescence.
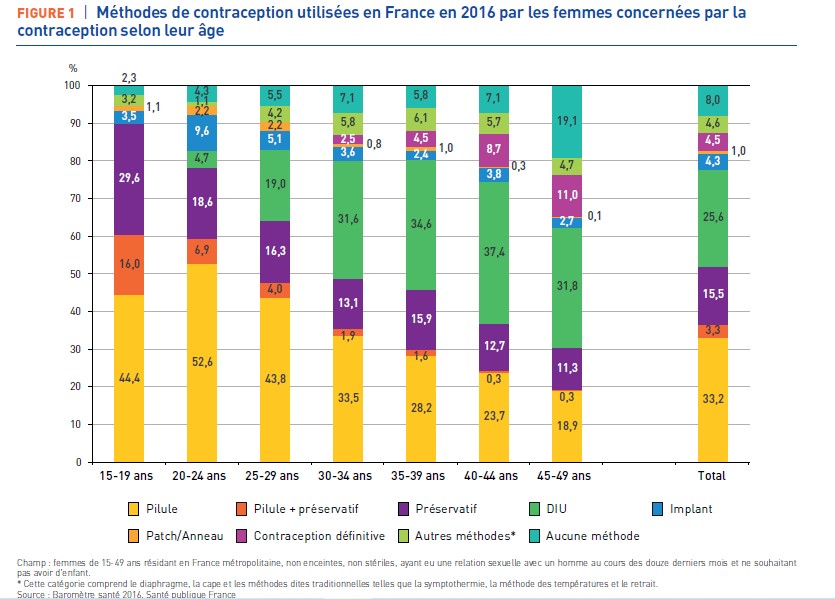
Données chiffrées sur la contraception
Différents types de contraceptifs
La contraception hormonale
La contraception hormonale consiste à diffuser dans le corps des hormones féminines (œstrogène et/ou progestatifs) similaires à celles fabriquées par les ovaires afin de bloquer l’ovulation des femmes.
Toutes les méthodes hormonales sont accessibles sur prescription médicale. La plupart sont remboursables à 65 % par la Sécurité sociale.
Le DIU (Dispositif intra-utérin)
Plus communément appelé stérilet, le DIU est un objet d’environ 3,5 mm placé dans l’utérus. Sa pose ou son retrait nécessitent l’intervention d’un médecin ou d’une sage-femme. Sa durée d’action peut varier de trois à huit ans selon le modèle (mais il peut être retiré à tout moment si la femme le désire). Le DIU est remboursé par la Sécurité sociale. Son efficacité est de 99 %.
La contraception locale mécanique
Comme leur nom l’indique, ces méthodes empêchent la fécondation en bloquant l’accès des spermatozoïdes à l’utérus. Ces contraceptifs sont à poser juste avant ou au moment du rapport sexuel.
Ces méthodes ne sont pas remboursées par la Sécurité sociale.
La contraception d’urgence
La contraception d’urgence permet d’éviter la survenue d’une grossesse non désirée après un rapport sexuel non ou mal protégé (absence de contraception, oubli de pilule, glissement ou rupture du préservatif, décollement du patch), à n’importe quel moment du cycle.
Il s’agit d’une contraception occasionnelle, « de rattrapage ». Son objectif n’est pas d’être employée de façon régulière. Le risque de grossesse est plus élevé qu’avec une méthode de contraception usuelle.
Depuis le 1er janvier 2023, la contraception d’urgence hormonale est prise en charge à 100 % par l’Assurance maladie et disponible en pharmacie, sans prescription médicale et sans avance de frais, pour toute femme mineure ou majeure.
Cette prise en charge à 100 % était auparavant réservée aux seules mineures et il était possible d’accéder à la contraception d’urgence sans ordonnance seulement jusqu’à 25 ans. Désormais, ces conditions sont les mêmes pour toutes et tous, et quel que soit l’âge.
Gratuité de la contraception pour les femmes de 15 à 25 ans
A compter du 1er janvier 2022, la contraception sera entièrement gratuite pour les femmes de 15 à 25 ans.
Anciennement réservée au 15-18 ans, cette prise en charge couvre la contraception hormonale, le bilan biologique, la consultation de prescription et de tous les soins liés à cette contraception.
Une mesure qui vise à lutter contre le recul de la contraception constaté chez les femmes de moins de 25 ans.








