Éducation à la sexualité
Accès membres

Crée le 11 octobre 2025, modifié le 13 février 2026
le nombre mensuel de jeunes de – 25 ans testés pour le VIH depuis que le dispositif de dépistage en laboratoire sans ordonnance et sans avance de frais a été élargi aux IST.
c’est l’augmentation des diagnostics de gonococcies entre 2022 et 2024.
de dépistages en plus entre 2022 et 2024 pour les IST suivantes : Chlamydia trachomatis, gonococcies et syphilis.
Les IST d’origine bactériennes sont, comme leur nom l’indique, causées par des bactéries pathogènes. Après l’infection, la bactérie se multiplie et colonise les voies génitales, anales et urinaires.
Les IST d’origine virales sont, comme leur nom l’indique, causées par des virus. Contrairement aux IST bactériennes, ces infections ne peuvent pas toujours être soignées.
Les IST parasitaires sont, comme leur nom l’indique, causées par des parasites. Les parasites sont des organismes qui se nourrissent des nutriments de leur hôte. Dans le cadre des IST, ces parasites peuvent vivre à l’extérieur ou à l’intérieur du corps.
Comment se faire dépister ?
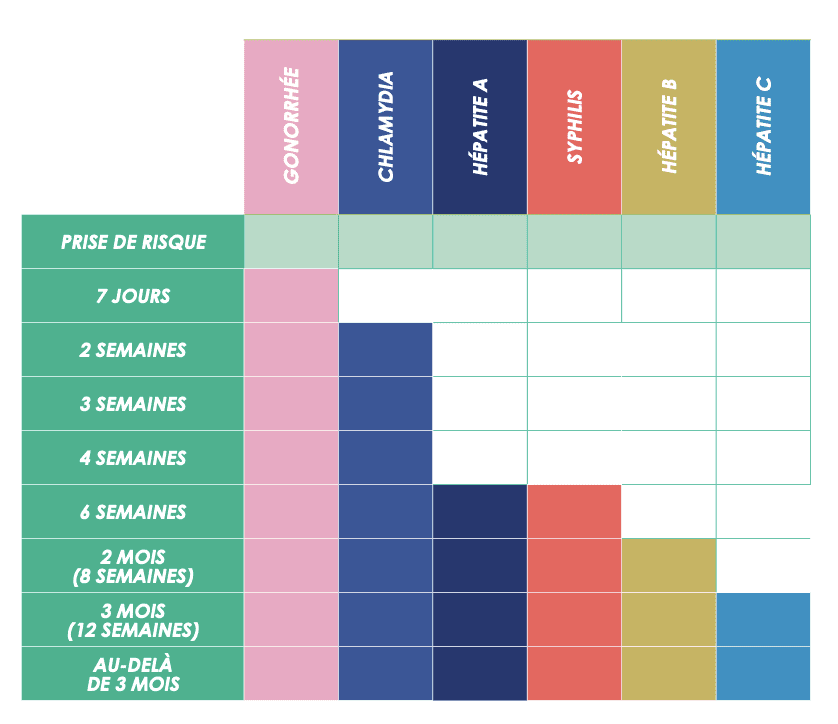
Il est possible de se faire dépister entre deux et trois semaines après l’exposition, selon le type d’infection et les circonstances de contamination.
À titre indicatif, ce tableau présente les délais de dépistage de certaines IST. En ce qui concerne le VIH, certains tests peuvent déjà voir les signes de l’infection. Les tests rapides d’orientation au diagnostic peuvent donner des informations de manière précoce à partir de 3 semaines. Mais il est nécessaire de refaire un test au bout de 6 semaines après la prise de risque pour avoir un diagnostic définitif.
Au-delà d’un dépistage régulier, et bien que beaucoup d’IST soient asymptomatiques, il est important de surveiller l’apparition de possibles symptômes laissant penser à une infection. Si ces symptômes apparaissent, il est recommandé de consulter un médecin ou de se rendre dans un centre de dépistage.
Les symptômes les plus fréquents incluent :
Ouvrir la discussion autour des IST est essentiel. Il faut déconstruire, ensemble, les représentations dépassées de ces maladies encore perçues comme « honteuses » et « sales ». Parler des IST sans honte, ni gêne, et avec respect, participe à l’amélioration des connaissances sur le sujet et donc à une meilleure prise en charge.

Malgré tout, les dialogues renvoyant à l’intime restent compliqués et parler ouvertement des IST requiert une certaine délicatesse : il est conseillé de le replacer dans le champ de la santé sexuelle (rapports hommes-femmes, gestion des émotions, pratiques sexuelles, consentement…).
De plus, personne ne doit se sentir obligé de partager ses expériences dans le domaine sexuel, surtout dans le cadre d’un échange de groupe. Il faut veiller à modérer les échanges qui doivent rester respectueux et prendre en considération le fait que l’on s’adresse potentiellement à des personnes concernées, qui ont eu ou ont une IST, et qui pourraient se sentir exposées.
Ces dialogues, renvoyant à l’intime, doivent aussi s’intégrer dans une démarche d’accompagnement afin d’éviter ou de limiter le malaise et ne pas être ressentis comme intrusifs. Aborder ces sujets sera diversement accepté en fonction de l’environnement familial et socioculturel de chacun. Il est donc primordial, lors des interventions, de prendre en compte ces caractéristiques individuelles, et de veiller à créer et maintenir un cadre respectueux et sans jugement.
Il existe plusieurs armes disponibles pour se protéger des IST.
Tout d’abord, la vaccination et le traitement sont des moyens efficaces pour stopper la propagation des IST. La vaccination contre les IST n’est disponible que pour certaines IST d’origine virale, mais reste une arme redoutable contre celles-ci. De plus, beaucoup d’IST se soignent facilement. Il est important de suivre le traitement jusqu’au bout pour ne pas infecter ses partenaires. Il est conseillé de s’abstenir de tout rapport sexuel pendant le traitement et attendre la guérison. En cas d’infection, il est très important d’informer son ou ses partenaires sexuels, qui doivent aussi se faire dépister et suivre un traitement si nécessaire.
La propagation des IST peut aussi être ralentie par des mesures d’hygiène simples. Celles-ci incluent un lavage des mains régulier, l’utilisation de linge de toilette propre, le maintien d’une bonne hygiène bucco-dentaire, ou l’usage de gants en cas d’introduction de la main dans l’anus du partenaire, pratique susceptible de fragiliser les tissus et donc de favoriser une infection. De plus, il faut éviter de passer de l’anus au vagin en cas de pénétration, afin d’éviter la circulation des bactéries.
L’utilisation de préservatifs, internes ou externes, permet de limiter le risque d’être infecté ou de transmettre certaines IST, notamment le VIH, les gonorrhées, les infections à chlamydias, et la syphilis. Le préservatif doit être remplacé lors de chaque changement de partenaire ou d’orifice. Ils s’utilisent avec du lubrifiant à base d’eau ou de silicone.
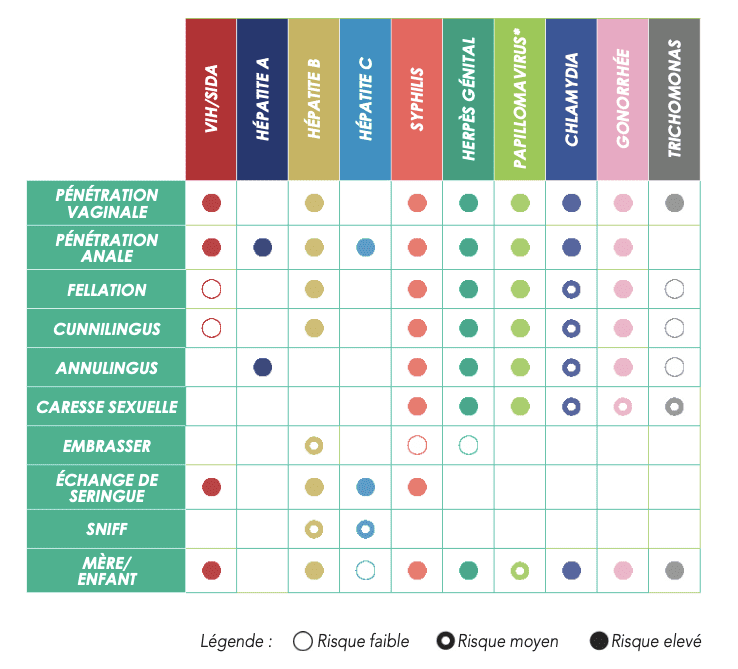
Si certains modes de transmission sont bien connus et évalués, il reste difficile d’en classer l’ensemble selon une échelle des risques définitive.
Ce tableau résume l’état des connaissances en 2021. Il est donc important de discuter des risques et des modes de transmission avec son ou sa médecin, qui prendra en compte le contexte, unique forcément, de la personne.

Accès membres